こんにちは北里コーポレーションの内山です。
精液検査は男性側の不妊因子を知るための、最も一般的な検査です。精子運動解析装置が普及しつつありますが、依然として精子数、運動率、正常形態率(奇形率)を目視で行っている施設も多いのではないでしょうか?今回は精液検査の内容で記事にさせていただきました。
精液検査の難しさ:目視によるカウント誤差の実態と運動解析装置
おそらく多くの施設において、新人胚培養士が最初に取り組む項目は、精液検査ではないでしょうか。
先輩と同じマクラ―チャンバーを渡され、精子数、運動率、正常形態精子(奇形精子)率が先輩の結果と一致しているかをカウントする日々が続いていきます。この精子カウントが新人培養士にとっては時に高い壁として立ちはだかり、カウント結果が先輩といつまでも一致せず、研修で厳しい先輩が教育係になれば、挫折・自信喪失してしまう培養士も見てきました。実際にどれだけ測定者によってカウント結果が異なるか調査したいと思い、実測データを2016年の第21回日本エンブリオロジスト学会で発表しました。(図1)

この図1グラフは、マクラ―カウントチャンバー25区画を200倍でビデオ撮影した精液の動画を、96名の培養士に精子数と運動精子数をカウントしてもらい、濃度を計算して相関分布を示したものです。
ビデオ動画のため普段見慣れている顕微鏡下とは違った映像にはなりますが、同環境下の計測でありながら培養士間の精子濃度の計測値の差は、最大と最低で1億5千万あり、最大値は最小値の3倍以上でした。私は、測定者によって数値がこんなにも大きく異なることに驚愕しました。そもそも動いている精子が相手なので、どんなに動体視力の優れた人間でも正確にカウントすることは不可能だろうと改めて認識しました。
このような事態を対処するために、2012年に当時念願であった精子運動解析装置を導入しました。顕微鏡にカウントチャンバーをセットし、ボタンを押すだけで運動精子数、運動性、不動精子を自動的に計数、解析ができる装置です。導入効果としては、人が目視でカウントするより遥かに精度が高い結果となり、検査の迅速化も実現することが出来ました。そして何より精液検査の壁で退職する培養士が居なくなったことも大きな成果でした。
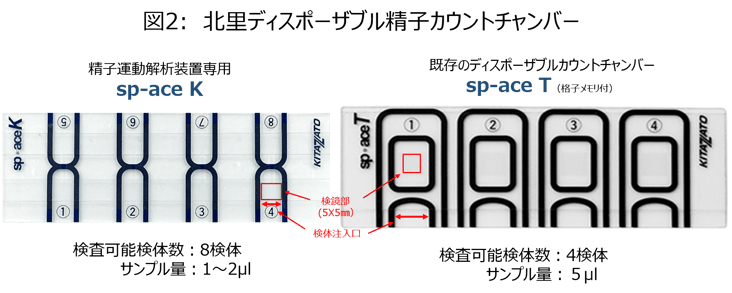
マクラーカウントチャンバーの課題とディスポーザブルカウントチャンバーの開発(sp-ace K)
それまで使用していた精液検査のマクラ―カウントチャンバーには二つの課題がありました。一つ目は、長年使うと物理的な傷で誤差が大きくなること。二つ目は、使用後に適切な洗浄ができていない場合、感染症のリスクがあることです。それらの課題の解決策としてはディスポーザブルカウントチャンバーがあり、市販のものを複数種類購入して、当時試してみましたが満足できるものはありませんでした。どのディスポーザブルカウントチャンバーでも満足できなかった点としては、精液がチャンバーの隙間に浸透して平衡状態に至るまでの待ち時間です。チャンバーの隙間に精液が入っていくときは、精液が川のように流れているので、流れがとまるまでカウントはできません。業務が忙しかった中で、流れが完全に止まるまで2~3分も待つことは、気の短い私にはできなかったのです。
既製品に満足できないなら自分で作るしかないと、ディスポーザブルチャンバー製作にチャレンジすることにしました。試行錯誤繰り返しながら、ようやく形が見えたところで、開発を依頼しました。
チャンバーはsp-aceK(図2)として製品化されました。sp-aceT(格子有)やsp-aceP(格子無)の既製品に比べて精液検体注入可能領域幅いっぱいに検鏡部(5×5mm)が設けられているため、検体注入後約10秒以内で素早く拡散する形状になっています。このチャンバーを使用することで、精液の流れがとまるまでの待ち時間が少なくなり、精子運動解析装置を用いて精度が上がった上に検査時間も大幅に短縮しました。
残念ながら現在ご使用して頂いている施設はごく一部、運動解析装置がかなり普及しているので、もう少し広まっても良いのではないかと思っています。
新たな無染色精子形態検査法の発見(K-method)
ヒト精液検査WHOラボマニュアルによると、正常精液の正常形態精子率は4%以上です。この数値は、精子の塗抹標本を固定、染色し、1000倍油浸レンズで観察(クルーガーテスト)した場合です。
10年程前の臨床現場では精子奇形率(正常形態精子率)を上記方法ではなく、マクラ―カウントチャンバーで検査していました。検査方法が異なるためWHOの基準値をそのまま利用することはできません。そこで、検査方法を合わせるために染色する方法も試してみましたが、手技の煩雑さを考慮するとルーティンワークとして行っていくのは難しいと判断しました。また、染色した精子で形態評価検査に慣れても、その後のICSIでは無染色の精子で選別を行うため、ICSIで精子形態評価ができるようなるために無染色の精子で再度研修する必要があります。
何か良い検査法はないものかと常に思案を巡らせていたところ、無染色精子形態検査法が閃きました。 少量の検体の上にカバーグラスを載せて精液を薄く押し伸ばし、そのまま液体窒素で凍らせて精子の動きを止め、その後融解して検査する方法です。染色をせずに塗抹標本を固定したクルーガーテストと同じように検査できるはずだと確信しました。(図3)

早速試して、次のようなプロトコールが確立しました。
① 良く攪拌した精液を約2μlスライドグラスに載せ、カバーグラスを被せ標本を作製します。18X18mmのカバーグラス全体には拡がらない程度の量であることが最大のポイントです。カバーガラスの密着により、精液は薄く引き伸ばされ塗抹標本と同じような状態になります。
② 作製した標本を液体窒素に5秒間浸漬し凍結します。もし、液体窒素が用意できなければ-20℃のフリーザーに5分間入れても大丈夫です。
③ ウオームプレート上にスライドを置いて融解します。
④ 生物顕微鏡(正立)ドライ60倍レンズで100個の精子を検鏡し、正常形態の割合を調べます。
習熟すればクルーガーテストとの違いはなく一致した結果が得られるようになります。この方法をK-methodと名付けました。新人の時からK-methodで検査していると、ICSIの精子選別する力が自然と身に付き、精度よく正常形態精子を選ぶことが出来るようになると思います。興味のある方は是非試してみて下さい。今回も最後までお付き合い頂き有難うございました。
製品に関するお問い合わせに付きましては弊社営業又は、以下のリンクからお問合せください。次回も皆様のお役に立てるような内容で考えていますのでブログ読者登録もよろしくお願いします。
ディスポーザブルカウントチャンバー
sp-ace (エスピーエース)


